
Tanda-tanda infeksi usus akut pada orang dewasa. Jenis infeksi usus pada anak-anak
Jenis infeksi usus sangat berbeda, tetapi semuanya tidak hanya dapat merusak kesehatan dan menyebabkan ketidaknyamanan jangka panjang, tetapi juga menyebabkan konsekuensi yang jauh lebih serius jika tidak sembuh tepat waktu. Anda dapat tertular salah satu dari infeksi ini kapan saja sepanjang tahun (terutama di periode musim panas ketika mereka paling aktif), dan setiap tahun dokter menyesali wabah penyakit lain yang disebabkan oleh infeksi E. coli atau rotavirus. Ya, dan masih banyak patogen lainnya: salmonella, escherichia, staphylococci, enterovirus, shigella, amuba, jamur dan banyak lainnya. Tentu saja, gejala yang paling umum dari penyakit ini adalah sakit perut, mual dan diare, tetapi klasifikasi terperinci dari semua kemungkinan infeksi usus akan diperlukan untuk memahami perbedaan dan metode pengobatan selanjutnya.
Infeksi virus pada usus
Hal pertama yang harus diperhatikan adalah bahwa infeksi usus dapat berupa virus dan bakteri, dengan yang pertama dibagi lagi menjadi tiga kategori: jenis rotavirus, enterovirus, dan adenovirus.
Rute utama infeksi dalam semua kasus adalah ketidakpatuhan aturan sederhana sanitasi dan kebersihan (melalui makanan kotor, tangan atau benda), serta masuknya patogen ke dalam tubuh melalui tetesan udara.
Jika kita berbicara tentang enterovirus, maka penyakit seperti itu terjadi dengan sejumlah gejala akut, yang bisa sangat berbeda (yang membuat diagnosis menjadi sulit):
- nyeri otot;
- demam;
- kejang;
- kantuk;
- air mata dari mata;
- takikardia;
- kelemahan;
- duka;
- pilek dan sakit tenggorokan;
- diare.
Tetap tidak berubah adalah tanda seperti panas, sedangkan gejala lainnya bergantung pada jenis enterovirus, yang dapat memengaruhi otot dan sistem saraf, kulit, dan sistem kardiovaskular.
Pada gilirannya, infeksi adenovirus tidak terlalu umum dan terutama menyerang selaput lendir mata dan hidung, tetapi jika patogen memasuki usus kecil, hal itu dapat memicu muntah, diare, dan kehilangan nafsu makan (walaupun semua gejala biasanya hilang dalam beberapa hari. hari).
 Akhirnya, jenis virus yang paling umum dari infeksi usus adalah rotavirus, juga disebut flu perut atau usus. Masa inkubasi dapat berlangsung dari satu hingga lima hari, setelah itu penyakit memasuki fase aktif, dan selama periode ini orang tersebut harus diisolasi dari orang lain untuk mencegah penyebaran virus. Baik orang dewasa maupun anak-anak rentan terhadap penyakit ini, yang mentolerirnya agak lebih sulit. Gejala umumnya mirip dengan infeksi enterovirus dan terdiri dari munculnya demam tinggi (hingga 39 derajat), diare, muntah, sakit perut akut, pilek, dan sakit tenggorokan. Sekali lagi, penyebab paling umum kondisi tidak sehat- makanan atau tangan yang terkontaminasi, dan hampir selalu seseorang "berkenalan" dengan penyakit ini bahkan di dalam taman kanak-kanak atau sekolah di mana wabah rotavirus tidak jarang terjadi. Namun, seiring waktu, tubuh mulai melawan infeksi dengan lebih efektif, mengembangkan kekebalan terhadapnya, sehingga setiap kasus berikutnya dapat ditoleransi dengan lebih baik daripada yang terakhir.
Akhirnya, jenis virus yang paling umum dari infeksi usus adalah rotavirus, juga disebut flu perut atau usus. Masa inkubasi dapat berlangsung dari satu hingga lima hari, setelah itu penyakit memasuki fase aktif, dan selama periode ini orang tersebut harus diisolasi dari orang lain untuk mencegah penyebaran virus. Baik orang dewasa maupun anak-anak rentan terhadap penyakit ini, yang mentolerirnya agak lebih sulit. Gejala umumnya mirip dengan infeksi enterovirus dan terdiri dari munculnya demam tinggi (hingga 39 derajat), diare, muntah, sakit perut akut, pilek, dan sakit tenggorokan. Sekali lagi, penyebab paling umum kondisi tidak sehat- makanan atau tangan yang terkontaminasi, dan hampir selalu seseorang "berkenalan" dengan penyakit ini bahkan di dalam taman kanak-kanak atau sekolah di mana wabah rotavirus tidak jarang terjadi. Namun, seiring waktu, tubuh mulai melawan infeksi dengan lebih efektif, mengembangkan kekebalan terhadapnya, sehingga setiap kasus berikutnya dapat ditoleransi dengan lebih baik daripada yang terakhir.
Jenis patogen ini sangat tahan terhadap suhu dingin, itulah sebabnya penyakit ini bersifat musiman dan paling berbahaya di musim dingin.
Harus diingat bahwa penyakit ini juga ditularkan melalui tetesan udara, sehingga orang yang terinfeksi dapat menjadi biang keladi menulari orang lain jika tidak dikarantina.
Sayangnya, tidak ada obat melawan rotavirus, jadi pasien diberi resep obat yang secara langsung menekan gejala penyakit:
- antipiretik;
- astringen;
- mengandung laktosa;
- penyerap.
Infeksi usus rotavirus, sebagai suatu peraturan, tidak menyebabkan komplikasi jika terapi dimulai tepat waktu, tetapi pasangan harus diingat poin penting: pertama, jika muntah atau diare sering terjadi dan berkepanjangan, pasien harus diberi minum terus-menerus untuk mengisi kembali keseimbangan air-garam dan mencegah dehidrasi. Kedua, rotavirus tidak mentolerir peningkatan suhu tubuh, dan oleh karena itu dokter tidak menganjurkan untuk menurunkannya di bawah 38 derajat - ini akan berkontribusi pada kematian patogen yang lebih cepat. Akhirnya, selama periode ini ada baiknya tetap berpegang pada diet, dan yang paling disukai adalah nasi rebus atau kaldu ayam. Dengan perkembangan peristiwa yang menguntungkan, penyakit ini akan surut dalam lima hingga tujuh hari.
Infeksi bakteri pada usus
Klasifikasi infeksi bakteri usus memiliki banyak jenis bakteri, penyakit utamanya adalah:
- infeksi stafilokokus;
- escherichiosis;
- klebsiella;
- yersiniosis;
- infeksi protozoa;
- infeksi jamur.
 Infeksi Salmonella merupakan penyakit yang cukup meluas, aktif sepanjang tahun, sedangkan bakteri Salmonella sangat ulet sehingga menimbulkan bahaya tambahan. Faktanya adalah bahwa mereka mati pada suhu setidaknya 70 derajat, dan bahkan setelah 10 menit, dan oleh karena itu mereka dapat bertahan hidup di dalam sepotong daging yang tebal dengan jumlah yang tidak mencukupi. perawatan panas- saat direbus, diasinkan atau diasap. Pada saat yang sama, bakteri tetap aktif selama beberapa bulan, menyerang manusia, hewan, dan burung. Faktanya, itu adalah daging burung atau hewan yang merupakan cara paling umum untuk terinfeksi salmonella, seperti beberapa produk susu (selain kontak dengan pembawa virus). Anak-anak paling menderita dari infeksi usus ini, dan klasifikasinya terlihat seperti ini:
Infeksi Salmonella merupakan penyakit yang cukup meluas, aktif sepanjang tahun, sedangkan bakteri Salmonella sangat ulet sehingga menimbulkan bahaya tambahan. Faktanya adalah bahwa mereka mati pada suhu setidaknya 70 derajat, dan bahkan setelah 10 menit, dan oleh karena itu mereka dapat bertahan hidup di dalam sepotong daging yang tebal dengan jumlah yang tidak mencukupi. perawatan panas- saat direbus, diasinkan atau diasap. Pada saat yang sama, bakteri tetap aktif selama beberapa bulan, menyerang manusia, hewan, dan burung. Faktanya, itu adalah daging burung atau hewan yang merupakan cara paling umum untuk terinfeksi salmonella, seperti beberapa produk susu (selain kontak dengan pembawa virus). Anak-anak paling menderita dari infeksi usus ini, dan klasifikasinya terlihat seperti ini:
- terlokalisasi;
- digeneralisasikan;
- isolasi bakteri.
Lokal dianggap yang paling umum dan memanifestasikan dirinya sudah pada hari pertama infeksi melalui demam, demam, sakit perut, diare dan muntah. Yang jauh lebih berbahaya adalah kemungkinan komplikasi yang terkait dengan salmonellosis, yang oleh dokter termasuk edema serebral, jantung dan gagal ginjal, gangguan pada kerja kelenjar adrenal.
Bakteri staphylococcus dianggap oportunistik, karena dalam keadaan normal mikroflora usus tidak menimbulkan ancaman, tetapi diaktifkan dengan penurunan kekebalan atau setelah terapi antibiotik.
Dengan latar belakang situasi seperti itu, infeksi usus stafilokokus berkembang agak lambat, dan gejala pertama adalah pilek dan sakit tenggorokan, serta suhu yang tidak terlalu tinggi - karena itu, timbulnya penyakit terkadang dikacaukan dengan a flu biasa.
Sisanya Gambaran klinis bervariasi dari kasus ke kasus, menyerupai keracunan makanan yang khas. Gejala yang dijelaskan adalah sebagai berikut:
- sakit perut;
- muntah;
- berdarah;
- ruam kulit;
- kelemahan umum.
Seperti yang Anda ketahui, bakteri staphylococcus berkembang biak dengan cepat di lingkungan dengan suhu di atas 20 derajat, dan seringkali makanan seperti telur, daging, ikan, krim dan produk susu, kue, salad, dan lainnya dapat menjadi penyebab infeksi. Perlu ditambahkan bahwa meskipun staphylococcus telah dipelajari sedetail mungkin saat ini, sulit untuk mengobati infeksi yang disebabkannya karena kemampuan mutasi dan resistensi terhadap antibiotik.
 Infeksi bakteri usus lainnya adalah demam tifoid yang sudah lama diketahui, penyakit yang disebabkan oleh berbagai Salmonella, dan dalam beberapa kasus bisa berakibat fatal. Penyebab penyakit, tentu saja, adalah pelanggaran kebersihan diri yang sama, serta infeksi dari pembawa infeksi. Kadang-kadang bisa disebabkan oleh kontak dengan kotoran atau urin orang yang terinfeksi, kadang-kadang karena air atau makanan yang kotor. Serangga seperti lalat dianggap pembawa lain. Masa inkubasi memakan waktu hingga dua minggu, setelah suhu seseorang naik, tenggorokan dan persendian mulai terasa sakit. Ini diikuti oleh sakit perut dan mimisan sesekali (kemungkinan sakit saat buang air kecil). Mendiagnosis demam tifoid terkadang cukup sulit, karena dapat menimbulkan gejala yang mirip dengan penyakit pada sistem genitourinari atau pneumonia.
Infeksi bakteri usus lainnya adalah demam tifoid yang sudah lama diketahui, penyakit yang disebabkan oleh berbagai Salmonella, dan dalam beberapa kasus bisa berakibat fatal. Penyebab penyakit, tentu saja, adalah pelanggaran kebersihan diri yang sama, serta infeksi dari pembawa infeksi. Kadang-kadang bisa disebabkan oleh kontak dengan kotoran atau urin orang yang terinfeksi, kadang-kadang karena air atau makanan yang kotor. Serangga seperti lalat dianggap pembawa lain. Masa inkubasi memakan waktu hingga dua minggu, setelah suhu seseorang naik, tenggorokan dan persendian mulai terasa sakit. Ini diikuti oleh sakit perut dan mimisan sesekali (kemungkinan sakit saat buang air kecil). Mendiagnosis demam tifoid terkadang cukup sulit, karena dapat menimbulkan gejala yang mirip dengan penyakit pada sistem genitourinari atau pneumonia.
Komplikasi paling berbahaya dimanifestasikan dalam bentuk delirium yang tidak koheren, pingsan, atau bahkan koma, yang karenanya proses pemulihan selanjutnya dapat memakan waktu bertahun-tahun (walaupun prognosis keseluruhannya pesimistis). Selain itu, dengan pengobatan yang tidak memadai, infeksi dapat memicu perdarahan di usus hingga perforasinya, yang menyebabkan peritonitis. Jika patogen memasuki aliran darah, organ-organ berikut mungkin terpengaruh:
- kantong empedu;
- hati;
- cangkang otak;
- alat kelamin;
- katup jantung;
- ginjal;
- Sumsum tulang.
Kelompok risiko termasuk anak kecil dan orang tua, serta pasien dengan kekebalan lemah, yang secara signifikan meningkatkan angka kematian akibat demam tifoid. Perlu ditambahkan bahwa setelah sembuh total, 10% dari mereka yang sakit lama kelamaan didiagnosis dengan penyakit kambuhan.
Infeksi coli usus juga disebut escherichiosis, karena disebabkan oleh bakteri dengan nama yang sama - escherichia. Ini adalah infeksi lain yang mempengaruhi usus dan menyebabkan gejala seperti muntah dan diare, tetapi dalam situasi yang jarang terjadi, saluran empedu dapat terpengaruh, sistem genitourinari dan paru-paru. Anak kecil paling sering terkena, dengan bayi prematur dengan sistem kekebalan yang lemah paling berisiko. Padahal, anak-anak adalah salah satunya penyebab umum infeksi coli dari orang-orang di sekitarnya, dan cara klasik penularan patogen adalah rute fecal-oral: kontak dengan orang, pakaian, benda, produk tempat Escherichia dipindahkan.
 DI DALAM bentuk akut terjadi infeksi usus yang disebabkan oleh bakteri Klebsiella, karena disertai nyeri di daerah perut, muntah, diare dan demam tinggi. Selain anak kecil dan orang tua, penyakit ini paling sering menyerang orang dengan kekebalan yang lemah setelah operasi, serta pasien diabetes, kanker, penyakit darah. Faktor lain yang berkontribusi mungkin alkoholisme, dan Klebsiella diobati dengan probiotik dan bakteriofag.
DI DALAM bentuk akut terjadi infeksi usus yang disebabkan oleh bakteri Klebsiella, karena disertai nyeri di daerah perut, muntah, diare dan demam tinggi. Selain anak kecil dan orang tua, penyakit ini paling sering menyerang orang dengan kekebalan yang lemah setelah operasi, serta pasien diabetes, kanker, penyakit darah. Faktor lain yang berkontribusi mungkin alkoholisme, dan Klebsiella diobati dengan probiotik dan bakteriofag.
Bakteri patogen lainnya adalah coccobacillus, yang menyebabkan infeksi usus yang disebut yersiniosis, paling sering pada bayi, dewasa muda, dan pria dewasa. Biasanya pembawanya adalah hewan seperti hewan pengerat atau ternak, dan dapat tetap aktif meski dalam kondisi lingkungan yang buruk. Gejalanya meliputi:
- diare;
- sakit di perut;
- demam;
- dalam kasus yang jarang terjadi, keracunan darah.
Yersiniosis dengan perawatan tepat waktu dan kekebalan yang kuat menghilang dalam beberapa hari, meskipun perawatan ini murni simtomatik karena efektivitas antibiotik yang belum terbukti. Namun, pada kasus yang lebih parah, terapi antimikroba dengan obat-obatan seperti fluoroquinolone, sefalosporin, biseptol, dan aminoglikosida dapat diresepkan.
Infeksi usus protozoa mencakup lusinan spesies, dan risiko penyakit yang dipicu oleh mikroorganisme sederhana ini di antara populasi cukup tinggi, menurut para ahli yang kompeten. Menderita dulu berbagai badan dan jaringan seperti usus, paru-paru, sistem sirkulasi, sistem saraf dan lain-lain. Selain jalur penyebaran standar (serta melalui kontak seksual), serangga yang menggigit seseorang sering bertindak sebagai vektor. Daftar infeksi protozoa yang paling umum terlihat seperti ini:
- tripanosomiasis;
- malaria;
- amoebiasis;
- giardiasis;
- infusor disentri;
- leishmaniasis;
- toksoplasmosis;
- trikomoniasis.
Infeksi usus jamur yang paling terkenal adalah kandidiasis, yang terlalu aktif di usus karena kekebalan yang lemah atau penggunaan antibiotik spektrum luas, kortikosteroid, atau obat pencahar. Semua faktor ini mengganggu mikrobiocenosis usus normal, yang menyebabkan tubuh kehilangan kemampuan untuk melawan patogen jamur patogen secara efektif. Penting untuk mengobati kandidiasis dengan obat-obatan yang bekerja secara lokal sambil mengikuti diet yang tidak termasuk penggunaan alkohol, serta makanan manis, berlemak dan gorengan. Penting untuk ditambahkan bahwa pada wanita, kandidiasis yang berkembang di usus dapat menyebabkan kandidiasis vagina (sariawan).
Penting!
BAGAIMANA UNTUK MENGURANGI RISIKO KANKER SECARA SIGNIFIKAN?
Batas waktu: 0
Navigasi (hanya nomor pekerjaan)
0 dari 9 tugas selesai
Informasi
IKUTI TES GRATIS! Berkat jawaban mendetail untuk semua pertanyaan di akhir tes, Anda akan dapat MENGURANGI kemungkinan sakit sewaktu-waktu!
Anda telah mengikuti tes sebelumnya. Anda tidak dapat menjalankannya lagi.
Ujian sedang dimuat...
Anda harus masuk atau mendaftar untuk memulai tes.
Anda harus menyelesaikan tes berikut untuk memulai yang satu ini:
hasil
Waktu habis
1. Apakah kanker dapat dicegah?
Terjadinya penyakit seperti kanker tergantung pada banyak faktor. Tidak ada yang bisa sepenuhnya aman. Tetapi secara signifikan mengurangi kemungkinan terjadinya tumor ganas setiap orang bisa.
2. Bagaimana merokok mempengaruhi perkembangan kanker?
Tentu saja, dengan tegas larang diri Anda merokok. Kebenaran ini sudah membuat lelah semua orang. Tetapi berhenti merokok mengurangi risiko berkembangnya semua jenis kanker. Merokok dikaitkan dengan 30% kematian akibat penyakit onkologi. Di Rusia, tumor paru-paru membunuh lebih banyak orang daripada tumor semua organ lainnya.
Hilangkan tembakau dari hidup Anda - pencegahan terbaik. Sekalipun Anda merokok bukan sebungkus sehari, tetapi hanya setengahnya, risiko kanker paru-paru sudah berkurang sebesar 27%, seperti yang ditemukan oleh American Medical Association.
3. Apakah itu mempengaruhi kelebihan berat terhadap perkembangan kanker?
Awasi timbangan! Kegemukan mempengaruhi tidak hanya pinggang. Institut Penelitian Kanker Amerika telah menemukan bahwa obesitas berkontribusi pada perkembangan tumor di kerongkongan, ginjal, dan kantong empedu. Faktanya adalah itu jaringan adiposa berfungsi tidak hanya untuk menghemat cadangan energi, tetapi juga memiliki fungsi sekretori: lemak menghasilkan protein yang mempengaruhi perkembangan kronis proses inflamasi dalam organisme. Dan penyakit onkologis muncul begitu saja dengan latar belakang peradangan. Di Rusia, 26% dari semua kasus kanker dikaitkan dengan obesitas.
4. Apakah olahraga membantu mengurangi risiko kanker?
Sisihkan setidaknya setengah jam seminggu untuk berolahraga. Olahraga berada pada level yang sama dengan nutrisi yang tepat ketika datang ke pencegahan kanker. Di AS, sepertiga dari semua kematian dikaitkan dengan fakta bahwa pasien tidak mengikuti diet apa pun dan tidak memperhatikan pendidikan jasmani. The American Cancer Society merekomendasikan berolahraga 150 menit seminggu dengan kecepatan sedang atau setengahnya tetapi lebih bersemangat. Namun, sebuah penelitian yang diterbitkan dalam jurnal Nutrition and Cancer pada tahun 2010 membuktikan bahwa 30 menit saja sudah cukup untuk mengurangi risiko kanker payudara (yang menyerang satu dari delapan wanita di dunia) sebesar 35%.
5. Bagaimana pengaruh alkohol terhadap sel kanker?
Lebih sedikit alkohol! Alkohol disalahkan karena menyebabkan tumor di mulut, laring, hati, rektum, dan kelenjar susu. Etanol terurai dalam tubuh menjadi asetaldehida, yang kemudian, di bawah aksi enzim, masuk ke dalam asam asetat. Acetaldehyde adalah karsinogen terkuat. Alkohol sangat berbahaya bagi wanita, karena merangsang produksi estrogen - hormon yang memengaruhi pertumbuhan jaringan payudara. Kelebihan estrogen menyebabkan pembentukan tumor payudara, yang berarti setiap tegukan alkohol yang berlebihan meningkatkan risiko sakit.
6. Kubis mana yang membantu melawan kanker?
Suka brokoli. Sayuran tidak hanya termasuk dalam diet sehat Mereka juga membantu melawan kanker. Inilah mengapa rekomendasi untuk makan sehat mengandung aturan: setengah jatah harian harus buah dan sayuran. Yang sangat berguna adalah sayuran silangan, yang mengandung glukosinolat - zat yang diperoleh selama pemrosesan sifat anti kanker. Sayuran ini termasuk kol: kubis putih biasa, kubis Brussel, dan brokoli.
7. Kanker organ apa yang terkena daging merah?
Semakin banyak sayuran yang Anda makan, semakin sedikit daging merah yang Anda taruh di piring Anda. Studi telah mengkonfirmasi bahwa orang yang makan lebih dari 500 gram daging merah per minggu memiliki risiko lebih tinggi terkena kanker usus besar.
8. Obat mana yang melindungi dari kanker kulit?
Persediaan tabir surya! Wanita berusia 18-36 sangat rentan terhadap melanoma, bentuk kanker kulit yang paling mematikan. Di Rusia, hanya dalam 10 tahun, kejadian melanoma meningkat 26%, statistik dunia menunjukkan pertumbuhan yang lebih. Baik peralatan penyamakan buatan maupun sinar matahari disalahkan untuk ini. Bahayanya bisa diminimalkan dengan tabung tabir surya sederhana. Sebuah studi yang diterbitkan dalam Journal of Clinical Oncology pada tahun 2010 menegaskan bahwa orang yang secara teratur mengoleskan krim khusus terkena melanoma setengah kali lebih sering daripada mereka yang mengabaikan kosmetik semacam itu.
Krim harus dipilih dengan faktor perlindungan SPF 15, oleskan bahkan di musim dingin dan bahkan dalam cuaca mendung (prosedurnya harus berubah menjadi kebiasaan yang sama seperti menyikat gigi), dan juga jangan sampai terkena sinar matahari dari 10 hingga 16 jam.
9. Apakah menurut Anda stres memengaruhi perkembangan kanker?
Dengan sendirinya, stres tidak menyebabkan kanker, tetapi melemahkan seluruh tubuh dan menciptakan kondisi berkembangnya penyakit ini. Penelitian telah menunjukkan bahwa kekhawatiran yang terus-menerus mengubah aktivitas sel kekebalan yang bertanggung jawab untuk mengaktifkan mekanisme lawan dan lari. Akibatnya, sejumlah besar kortisol, monosit, dan neutrofil, yang bertanggung jawab atas proses inflamasi, terus bersirkulasi di dalam darah. Dan seperti yang telah disebutkan, proses peradangan kronis dapat menyebabkan pembentukan sel kanker.
TERIMA KASIH ATAS WAKTU ANDA! JIKA INFORMASI DIPERLUKAN, ANDA DAPAT MENINGGALKAN ULASAN DI KOMENTAR DI AKHIR ARTIKEL! KAMI AKAN TERIMA KASIH!
- Dengan sebuah jawaban
- Memeriksa
Tugas 2 dari 9
Bagaimana merokok mempengaruhi perkembangan kanker?
Tugas 3 dari 9
Apakah kelebihan berat badan memengaruhi perkembangan kanker?
Tugas 4 dari 9
Apakah olahraga membantu mengurangi risiko kanker?
Tugas 5 dari 9
Tugas 1 dari 9
Apakah kanker bisa dicegah?
Dalam infektologi modern, meskipun mengalami kemajuan yang signifikan, masih ada masalah yang memiliki kepentingan sosial-ekonomi yang serius bagi semua negara di dunia. Ini termasuk penyakit infeksi usus akut. Dalam struktur morbiditas dan mortalitas anak, mereka menempati urutan ketiga. Setiap tahun, 500 juta orang di dunia jatuh sakit karena infeksi usus akut. Pada tahun 1982, 4,5 juta anak meninggal akibat diare akut. Sejak tahun 1980, WHO telah mencanangkan program pengendalian penyakit diare. Masalah patogenesis, pencegahan dan pengobatan infeksi usus akut dikhususkan untuk tiga
Konferensi Nobel (1978, 1980, 1985) dan sejumlah simposium internasional.
Epidemiologi. Infeksi usus adalah sekelompok penyakit yang disatukan oleh mekanisme umum penularan dan lokalisasi patogen di dalam tubuh. Semua infeksi usus dipersatukan oleh mekanisme penularan patogen secara f e-kalo-oral; habitat mikroorganisme ini adalah usus Dalam proses evolusi, patogen ini terkait satu sama lain dan dengan E. coli telah mengembangkan kemampuan untuk meninggalkan usus dan lama bertahan di luarnya - dalam makanan, tanah, air yang terkontaminasi kotoran yang terinfeksi, saya kemudian menembus melalui mulut dengan makanan atau air ini ke inang berikutnya. Jadi, ada cara infeksi air dan makanan. Dalam beberapa kasus, jalur kontak infeksi juga dimungkinkan.
Mengingat proses patologis utama terjadi di usus, manifestasi klinis utama dari penyakit ini adalah diare, oleh karena itu WHO merekomendasikan agar seluruh kelompok infeksi ini disebut penyakit diare.
Sumber penyakit pada sebagian besar infeksi usus adalah orang yang sakit atau pembawa bakteri, sedangkan pembawa basil dapat menjadi orang yang pernah menderita penyakit menular dan belum pernah sakit, yang sangat penting secara epidemiologis.
Infeksi usus terjadi pada semua kelompok umur, namun paling sering anak-anak yang masih bayi dan usia dini (hingga 3 tahun) sakit, yang ditandai dengan ketidakstabilan proses pencernaan dan metabolisme, ketidakmatangan sistem enzim dan mekanisme pengaturan (misalnya , belum menyelesaikan mielinisasi serabut saraf), keterbelakangan alat limfoid usus. Faktor-faktor ini mengarah pada fakta bahwa pada anak-anak dengan infeksi usus, ada penyerapan racun yang cepat, manifestasi penyakit yang cepat dan jelas.
Fungsi normal dari sistem pencernaan dan, khususnya, usus dilakukan karena fungsi normal dari penghalang pelindung saluran pencernaan.
Penghalang pelindung saluran pencernaan meliputi epitel rongga mulut dan esofagus yang berfungsi normal, cincin faring limfoepitelial, asam hidroklorik perut, yang berperan sebagai desinfektan; jus lambung dengan efek proteolitiknya. Gerak peristaltik usus dan mikroflora normalnya dengan sejumlah besar mikroorganisme, yang merupakan saprofit, dianggap sangat penting. Glikoprotein epitel melakukan fungsi ganda: penghalang fisik untuk sebagian besar mikroorganisme dan pada saat yang sama berperan sebagai reseptor "palsu" untuk adhesin bakteri dan racunnya.
Tetapi bagian terpenting dari penghalang pelindung adalah sistem kekebalan. Usus, seperti yang Anda ketahui, adalah organ paling kuat dari sistem kekebalan tubuh. Sekitar setengah dari semua limfosit, terutama limfosit T, terletak di usus: 1) di lamina propria selaput lendir (limfosit B yang mengandung IgA); 2) limfosit interepitel (populasi penekan limfosit-T); 3) folikel limfoid (soliter dan kelompok) (hingga 40% limfosit T dan antigen limfosit B aktif yang mensekresi IgA). Sistem pertahanan sekretori terutama terdiri dari IgA, yang juga diproduksi oleh sel goblet, yang menghambat adhesi dan kolonisasi bakteri pada selaput lendir, memblokir komponen antigenik pada permukaan bakteri, serta IgE, yang diproduksi oleh sel mast.
Infeksi usus sering berkembang dalam kasus setengah penghalang pelindung saluran pencernaan. Hal ini terjadi dengan latar belakang gastritis anasid kronis, dengan gastroenteritis atau enterokolitis, dengan latar belakang beri-beri dan disbiosis. Yang terakhir berkembang terutama setelah penggunaan obat dalam waktu lama, terutama antibiotik.
Terakhir, ciri terakhir dari infeksi usus adalah jarang disebabkan oleh satu jenis patogen, lebih sering terdapat kombinasi beberapa mikroorganisme atau pelapisan satu infeksi usus pada infeksi usus lainnya.
Klasifikasi infeksi usus. Mengingat etiologinya, merupakan kebiasaan untuk membedakan antara JENIS infeksi usus berikut: 1) virus; 2) bakteri; 3) jamur; 4) protozoa.
Mempertimbangkan kekhususan migrasi patogen dalam tubuh pasien, infeksi usus dibagi menjadi 2 kelompok menurut patogenesis dan l dan n serta manifestasi ko-morfologis: pelepasan agen infeksius ke dalam darah; selama infeksi ini, perubahan umum dan lokal diucapkan (misalnya, demam tifoid); 2) penyakit dengan jalur asiklik, yang sebagian besar bersifat lokal. Pada saat yang sama, mikroorganisme tidak meninggalkan usus (misalnya, disentri, kolera); dalam kasus yang jarang terjadi, karena toksemia, gangguan umum juga terjadi.
INFEKSI Usus Viral
Usus manusia mengandung 70 serotipe virus yang dapat menginfeksi tubuh manusia. Genus Enterovirus (famili picornavirus) termasuk virus piliovirus, Coxsackie A dan B, virus ECHO, dan enterovirus tipe 68-72. Semua ini
virus menginfeksi usus manusia, dan kemudian diekskresikan dalam tinja ke dalam lingkungan. Enterovirus dapat menyebabkan kelumpuhan, khususnya - poliomielitis, sindrom meningeal, miokarditis, hepatitis virus (enterovirus yang diidentifikasi dengan nomor 72 sesuai, menurut nomenklatur baru, dengan virus hepatitis A), eksantema. Organ syok adalah sistem saraf pusat, miokardium, hati, dll. Dalam 60% kasus, anak di bawah usia 9 tahun sakit. Perjalanan penyakit pada bayi baru lahir biasanya fulminan, pada anak yang lebih besar dan orang dewasa seringkali akut, terkadang kronis.
Pada saat yang sama, ada sekelompok virus yang, ketika terinfeksi secara enteral, mengembangkan gastroenteritis virus dengan sindrom diare ringan. Di antara virus yang menyebabkan gastroenteritis, yang paling umum adalah:
- rotavirus;
- virus Norwalk;
- adenovirus usus;
- astrovirus; - virus corona.
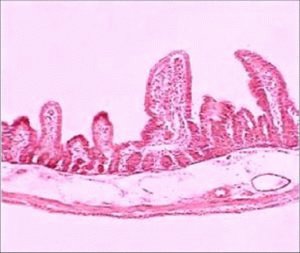
Infeksi rotavirus. Yang paling umum dari semua infeksi virus (48%), terjadi di mana-mana. Pada usia 3 tahun, hampir setiap orang setidaknya pernah menderita penyakit yang disebabkan oleh rotavirus. Infeksi bersifat musiman tetapi mendominasi selama bulan-bulan musim dingin, kecuali di daerah tropis di mana itu terjadi sepanjang tahun. Rotavirus adalah penyebab paling penting dari diare dehidrasi parah pada anak di bawah usia 3 tahun di negara maju dan berkembang. Mereka terutama mempengaruhi bayi dan anak kecil, tetapi dalam keluarga di mana anak sakit, mereka juga menyebabkan diare pada orang dewasa. Infeksi menyebar melalui rute fecal-oral, dan rotavirus memasuki lingkungan angka besar(hingga 1010 partikel virus per 1 g) dengan tinja.
Perubahan pada lambung biasanya bersifat gastritis catarrhal akut dengan kebanyakan vaskular, edema stroma sedang dan infiltrasi ringan pada lamina propria mukosa dengan limfosit dan eosinofil. Saat memeriksa usus, enteritis akut terungkap dengan deskuamasi bagian enterosit, perataannya. Ada pemendekan vili, dan di stroma mereka - edema dan infiltrasi limfoid. Jumlah limfosit intraepitel meningkat secara signifikan. Pemeriksaan mikroskopis elektron di lumen usus, di epitel, termasuk enterosit piala dan di makrofag lamina propria, mengungkapkan partikel virus dengan bentuk yang khas dalam bentuk roda. Mengubah-
lesi kolon biasanya memiliki sifat yang serupa, hipersekresi lendir, di beberapa tempat perdarahan kecil dan infiltrasi limfoplasmatik pada stroma sering dicatat.
Perjalanan klinis biasanya ringan, jarang sedang, dan prognosis dengan terapi rehidrasi yang tepat baik. Sangat jarang, diare rotavirus parah dan merata hasil yang mematikan. Biasanya terjadi pada anak usia dini masa bayi dan pada individu immunocompromised.
Penyakit yang disebabkan oleh virus dari kelompok Norwalk. Tersebar luas. Sekitar 58-70% orang dewasa yang tinggal di negara maju dan berkembang memiliki antibodi terhadap virus ini. Di negara maju, virus menyebabkan sekitar 30% dari semua epidemi gastroenteritis non-bakteri. Virus ("untaian plus" yang mengandung RNA) aktif sepanjang tahun, tanpa musim yang jelas. Itu dianggap sebagai penyebab berbagai wabah yang disebabkan oleh kualitas makanan yang buruk.
Begitu berada di dalam tubuh, virus mengganggu struktur sel usus kecil, sementara pemendekan vili, hiperplasia kripta, infiltrasi lamina propria oleh limfosit dan leukosit polinuklear, mis. gambaran enteritis akut berkembang. Sel tempat terjadinya replikasi virus tidak ditemukan. Tidak ada perubahan yang tercatat di lambung dan usus besar. Perjalanan klinis penyakit yang disebabkan oleh virus Noruwalk biasanya ringan, jangka pendek (24-48 jam) dan berlalu tanpa jejak.
Varian lain dari infeksi usus virus jauh lebih jarang dan tidak dipahami dengan baik.
INFEKSI USUS BAKTERI
Jumlah bakteri yang sangat banyak dapat menyebabkan proses infeksi pada seseorang, dan di hampir semua organnya. Infeksi bakteri usus dibedakan oleh ciri-ciri murni spesifik yang hanya melekat pada mereka. Ciri-ciri ini dimulai dengan jalur infeksi - pencernaan, ketika mikroorganisme dengan air dan makanan memasuki lumen saluran pencernaan, dan segera memulai reproduksi patogen yang cepat dan, secara alami, pelepasan racunnya: ekso- atau enterotoksin (racun sejati ) dan endotoksin.
Toksinlah yang menentukan berbagai macam gejala klinis dan patogenesis infeksi usus akut.
Enterotoksin disekresikan tidak hanya oleh Vibrio cholerae (tentang kolera, lihat kuliah 25 "Infeksi karantina"), tetapi oleh Salmonella, Escherichia coli, Shigella, Yersinia, Klebsiella, Campy-lobacter. Pada saat yang sama, dua jenis enterotoksin diidentifikasi: termolabil (di semua bakteri di atas).
riy) dan termostabil (escherichia). Mekanisme pengikatan enterotoksin dengan enterosit adalah sebagai berikut: patogen mengeluarkan musinase dan neuraminase - enzim yang memecah asam sialat glikokaliks glikoprotein dan memungkinkan mikroorganisme menghubungi reseptor membran sel enterosit. Pada beberapa infeksi (shigillosis), reseptor tersebut telah diisolasi. Efek toksik enterotoksin adalah aktivasi sistem adenilat siklase, akumulasi cAMP, perfusi (fluks) cairan dan ion natrium dari sel. Beginilah efek enterotoksin termolabil direalisasikan. Mekanisme aksi enterotoksin termostabil dibedakan dengan partisipasi sistem siklase lain - cGMP. Namun, efeknya sama: jika enterotoksin termolabil merangsang akumulasi dan ekskresi cairan ke dalam saluran usus, maka enterotoksin termostabil menghambat penyerapan cairan dan elektrolit oleh enterosit dan merangsang ekskresi ion klorida. Hasil dari kedua mekanisme tersebut adalah diare cair.
Karena fenomena adhesi patogen ke glikokaliks sel inang, toksin memberikan efeknya tanpa penetrasi mikroorganisme ke dalam sel.
Pada infeksi diare yang disebabkan oleh mikroflora gram negatif, peran utama dalam patogenesis dimainkan oleh endotoksin, komponen toksiknya adalah lipopolisakarida (lipid A adalah bagian utamanya yang bertanggung jawab atas efek toksik). Ini terakumulasi di zona adhesi, dan kemudian, diserap ke dalam enterosit, menyebabkan aktivasi prostaglandin E dan F dengan akumulasi cAMP berikutnya dan perkembangan diare berair. Seperti diketahui, lipopolisakarida memiliki kemampuan untuk mempengaruhi mekanisme pembekuan darah, yang menyebabkan trombosis dan perdarahan, yaitu. pada kenyataannya, itu memainkan peran utama dalam perkembangan syok endotoksik (septik), yang terkadang berkembang pada infeksi usus akut yang disebabkan oleh mikroorganisme gram negatif (salmonellosis).
Perlu dicatat bahwa pada beberapa penyakit diare dimungkinkan untuk melepaskan eksotoksin dan endotoksin (salmonellosis). Beberapa penulis mengusulkan untuk membedakan semua infeksi usus bakteri menurut racun yang diproduksi oleh bakteri dan menurut manifestasi klinis yang dominan. Penulis Amerika membagi penyakit diare menjadi 2 kelompok: yang disebabkan oleh patogen invasif dan non-invasif. Invasif, seperti namanya, menembus epitel, menghancurkannya; perwakilan khas dari mereka adalah shigella. Prototipe non-invasif adalah Vibrio cholerae.
Klasifikasi infeksi usus bakteri, dengan mempertimbangkan patogennya
I. Batang Gram-negatif dari famili Enterobacteriaceae:
1. Escherichia
- Salmonella Demam tifoid
- Shigella, Salmonella
Shigellosis (disentri)
- Escherichia Escherichiosis:
infeksi koli usus
2. Klebsiella
3. Proteae Proteosis
4. Yersinieae Yersiniosis usus
Wabah1
5. Ervinieae
II. Batang gram negatif dari keluarga Vibrionaceae
1.Vibrio Koch Kolera1
2.Vibrio El Tor
AKU AKU AKU. Batang gram negatif dari keluarga Legionellaceae Legionella pneumophila Legionellosis
IV. Batang Gram-negatif dari keluarga Spirillaceae
Helicobacter pylori
1 Lihat kuliah 25 "Infeksi Karantina".
Demam tifoid
Demam tifoid- penyakit infeksi usus akut yang disebabkan oleh S.typhi abdominalis. Agen penyebab termasuk dalam genus Salmonella, yang saat ini mencakup lebih dari 2500 serotipe berbeda. Secara historis, demam tifoid telah dibedakan dari semua penyakit yang disebabkan oleh salmonella, dan dianggap sebagai perwakilan utama dari kelompok penyakit ini, meskipun istilah "salmonellosis" tidak diterapkan padanya. Dalam beberapa tahun terakhir, itu telah kehilangan signifikansinya. Insidennya terus menurun, dan mortalitasnya rendah dan berkisar dari sepersekian persen di negara maju hingga 2,3% di Meksiko dan India. Tidak ada fluktuasi musiman dengannya, tetapi di negara-negara endemik demam tifoid, kejadiannya meningkat pada bulan-bulan musim panas.
Demam tifoid adalah antroponosis yang parah, satu-satunya sumber penyakit adalah orang sakit atau pembawa bakteri.
Patogenesis. Infeksi terjadi dengan cara pencernaan. Patogen, ketika tertelan, masuk ke usus kecil dan mengendap di sana, melepaskan endotoksin. Kemudian Salmonella menembus ke dalam selaput lendir (pada saat yang sama, jalur penetrasi interepitel terlihat jelas secara elektron mikroskopis, dengan mini-
kerusakan kecil pada enterosit), melalui folikel tunggal dan kelompok, ke dalam pembuluh limfatik, kelenjar getah bening regional dan lebih jauh ke dalam aliran darah. Bakteremia primer ini terjadi 24-72 jam setelah infeksi, tidak didokumentasikan secara klinis, bersifat sementara, cepat berhenti karena fagositosis patogen oleh makrofag. Namun, sebagian Salmonella tetap ada dan, setelah reproduksi intraseluler, memasuki aliran darah lagi, menyebabkan bakteremia berulang yang berlanjut selama beberapa hari bahkan berminggu-minggu. Ini adalah bakteremia yang memanifestasikan demam tifoid, dan diagnosis dapat dilakukan dengan mengisolasi salmonella dari darah (hemokultur). Jadi, masa inkubasinya adalah 10-14 hari.
Bakteremia dikaitkan dengan generalisasi infeksi dan awal pembentukan kekebalan. Mulai dari minggu ke-2 penyakit, antibodi terhadap patogen ditentukan dengan menggunakan reaksi aglutinasi dalam darah. Bakteremia mengarah pada awal eliminasi patogen - Salmonella dengan aliran darah masuk ke hati, dan kemudian - ke saluran empedu, di mana mereka menemukan lingkungan wajib untuk keberadaan mereka. Tanpa menyebabkan kolesistitis yang diucapkan secara klinis, basil tifoid masuk dalam jumlah besar berkembang biak dalam empedu (bakteriokolia), yang dengannya mereka diekskresikan ke dalam lumen usus kecil. Sejak saat itu, salmonella ditemukan di semua kotoran pasien (feses, urin, keringat, susu wanita menyusui). Kultur feses (koprokultur) menjadi positif pada minggu ke-3, terkadang pada minggu ke-4, saat ekskresi patogen dengan empedu mencapai puncaknya.
Masuk dengan empedu tentu saja ke dalam usus kecil, bakteri dalam kelompok dan folikel limfoid soliter menyebabkan reaksi hipergik karena kepekaan mereka selama infeksi (pertemuan pertama) dan bakteremia (pertemuan kedua). Reaksi ini diekspresikan oleh nekrosis alat limfatik usus kecil (terkadang besar), mirip dengan fenomena Arthus.
Anatomi patologis. Perubahan demam tifoid terbagi menjadi lokal dan umum.
Perubahan lokal pada demam tifoid diamati terutama di usus kecil, sedangkan prosesnya terlokalisasi terutama di ileum terminal selama 1-1,5 m dan mencapai maksimum pada katup ileocecal itu sendiri (ileotif). Seringkali, perubahan berkembang di usus besar (colotif), tetapi usus kecil dan besar (ileocolotyphos) lebih sering terpengaruh, meskipun perubahan pada usus besar jauh lebih sedikit. Prosesnya berkembang di selaput lendir dan di alat limfoid usus. Demam tifoid adalah penyakit siklik klasik, dan perubahan usus masuk ke dalam 5 tahap, atau periode, penyakit berikut:
pembengkakan yang jelas, nekrosis, ulserasi, ulkus yang jelas dan penyembuhan. Setiap tahap berlangsung sekitar seminggu.
Pada tahap pembengkakan serebral, kelompok folikel membesar sedemikian rupa sehingga terlihat oleh mata, menonjol di atas permukaan selaput lendir dalam bentuk plak abu-abu datar dan elastis lembut dengan permukaan tidak rata dalam bentuk alur dan belitan, menyerupai otak anak kecil. Pada potongannya berair, abu-abu merah muda. Dalam pemeriksaan histologis folikel kelompok, limfosit terlihat di sebagian kecil, mereka digantikan oleh monosit dan sel berinti tunggal yang sangat besar dengan sitoplasma ringan dan nukleus pucat - makrofag, yang biasa disebut sel tifoid (tifoid), karena sel ini memfagositosis basil tifoid. Sel-sel tifoid membentuk akumulasi fokal, atau granuloma tifoid ("tifoma"). Selain sel tifoid, monosit, histiosit, dan sel retikuler terlihat pada granuloma dalam jumlah kecil. Dengan demikian, ekspresi morfologi pembengkakan serebral adalah peradangan produktif akut dengan pembentukan granuloma makrofag, yang mencerminkan reaksi hipersensitivitas tipe lambat sebagai respons terhadap agen infeksi. Sumber makrofag adalah proliferasi monosit. Granuloma bergabung satu sama lain, sepenuhnya menggantikan jaringan limfoid. Selaput lendir ileum sangat banyak, di lumen usus terdapat massa semi-cair dan lembek dengan campuran lendir (gambar peradangan catarrhal), kelenjar getah bening regional terasa meningkat, menjadi berair, lunak, berwarna kemerahan. .
Pada tahap nekrosis folikel kelompok, granuloma tifoid mengalami nekrosis, yang dimulai dari bagian superfisial dan secara bertahap semakin dalam, mencapai membran otot dan bahkan serosa. Massa nekrotik berwarna abu-abu kotor, kemudian diserap oleh empedu dan memperoleh warna kuning kehijauan atau kecoklatan. Pada minggu ketiga penyakit, massa nekrotik ditolak (tahap pembentukan ulkus) dan terjadi ulserasi ("ulkus kotor"), garis besarnya mengulangi bentuk folikel. Mereka awalnya muncul di bagian terminal ileum, kemudian di bagian atasnya. Tepi bisul segar berbentuk roller dan menggantung di bagian bawah. Bagian bawahnya tidak rata, sisa-sisa jaringan nekrotik terlihat di atasnya. Dengan penolakan massa nekrotik, pemaparan dan penghancuran dinding pembuluh darah dengan perdarahan selanjutnya dimungkinkan.
Pada minggu keempat, ulkus menjadi dangkal, dengan tepi membulat rendah dan dasar mulus bebas nekrosis (tahap ulkus murni); mereka memiliki yang benar
berbentuk oval dan memanjang di sepanjang usus. Pada tahap ini, terkadang terjadi perforasi ulkus, diikuti perkembangan peritonitis.
Minggu kelima penyakit ini ditandai dengan proses regenerasi yang jelas: jaringan granulasi tumbuh di dasar ulkus, kemudian regenerasi epitel mengalir dari tepi dan bentuk bekas luka halus - tahap penyembuhan ulkus. Pemeriksaan histologis dinding usus dari struktur normal, hanya dicatat tidak adanya jaringan limfoid di tempat ini.
Di kelenjar getah bening mesenterium, terutama daerah sudut ileocecal, perubahan dicatat yang berkembang dalam urutan yang sama seperti pada alat limfoid usus. Pada awalnya, mereka meningkat karena kebanyakan, proliferasi fagosit monositik dan sel retikuler yang menggantikan limfosit. Kemudian sel-sel tifoid muncul dan granuloma tifoid terbentuk, yang menjadi nekrotik, dan kemudian terjadi pengorganisasian atau membatu. Kadang-kadang dimungkinkan untuk menilai tifus yang ditransfer hanya dengan kelenjar getah bening yang membatu ini.
Perjalanan demam tifoid klasik di atas umumnya diakui, namun, ternyata, ini agak bersyarat. Di berbagai bagian usus kecil dari satu pasien, seseorang dapat secara bersamaan melihat perubahan struktural yang menjadi karakteristik dari dua, terkadang tiga tahap demam tifoid. Semakin proksimal perubahannya, semakin "muda", semakin distal, lebih dekat ke sudut ileocecal, semakin "tua". Untuk menilai berdasarkan data patoanatomi pada tahap demam tifoid harus menjadi "perubahan paling lama" yang diamati pada segmen terminal ileum.
Perubahan umum disebabkan oleh penyebaran basil tifoid selama periode bakteremia persisten, yang berlangsung selama beberapa hari (dan terkadang beberapa minggu). Basil tifus berulang kali memasuki kulit dan semua organ dalam, menyebabkan perubahan khas pada mereka. Tanda khas demam tifoid adalah ruam roseolous yang muncul pada hari ke 8-10 penyakit pada kulit perut, permukaan lateral dada dan punggung berupa bintik-bintik kecil berwarna merah muda kemerahan yang sedikit terangkat di atas. permukaan kulit, menghilang dengan tekanan. Secara histologis, pada lapisan papiler dermis, ditemukan hiperemia pembuluh darah, edema dan infiltrat inflamasi dari limfosit, plasmosit, histiosit, dan labrosit. Epidermis mengendur, dengan gejala hiperkeratosis. Pada elemen ruam, salmonella terdeteksi. Pada pasien yang lemah, terutama dengan latar belakang beri-beri C, ruam menjadi hemoragik.
Ada ruam yang berkembang pada 95% pasien dengan yersiniosis, lebih jarang glomerulonefritis.
Bentuk usus buntu khas untuk anak yang lebih besar dan orang muda. Dengan bentuk ini, nyeri berkembang di kuadran kanan bawah rongga perut dan ditandai dengan demam tinggi dan leukositosis. Dokter mendiagnosa kondisi ini sebagai apendisitis akut. Di dinding proses, infiltrasi padat neutrofil, eosinofil, histiosit ditemukan, dan kadang-kadang granuloma yersinia dari makrofag, sel epiteloid, sel raksasa jenis Pirogov-Langhans dan pencairan purulen karakteristiknya dengan karyorrhexis.
Bentuk septik yersiniosis berlangsung sesuai dengan jenis septikemia dan ditandai dengan lesi dominan pada hati dan limpa, yang menggambarkan gangguan peredaran darah, abses kecil, dan area nekrosis dengan reaksi granulomatosa sedang. Kemungkinan kerusakan dan infiltrasi inflamasi pada saluran empedu, kerusakan sistemik pada pembuluh darah dengan area vekrosis fibrinoid dan kebesaran granuloma sel raksasa atau sel epiteloid di sekitarnya, serta kerusakan sendi yang sering terjadi hingga artritis purulen yang melumpuhkan parah. Kematian dalam bentuk ini mencapai 50%.
Yersiniosis yang disebabkan oleh Y. pseudotuberculosis memiliki manifestasi klinis dan morfologis yang mirip dengan gastroenterocolitis, tetapi prognosisnya jauh lebih baik. Bentuk yersiniosis ini biasanya terjadi pada orang yang berusia lebih dari 40 tahun, lebih sering pada wanita. Secara histologis, perubahan terdeteksi yang merupakan karakteristik dari salah satu bentuk apendisitis akut, ileitis terminal, dan limfadenitis mesenterika.
Komplikasi. Biasanya mereka menular-alergi. Pada periode awal penyakit, perforasi ulkus, peritonitis, pneumonia, ikterus mungkin terjadi, pada periode akhir - eritema nodosum, sindrom Reiter, miokarditis.
Hasilnya biasanya menguntungkan, tetapi penyakitnya bisa kambuh atau menjadi kronis.
Kematian terjadi dalam bentuk septik.
INFEKSI JAMUR USUS
Dari penyakit yang disebabkan oleh jamur, kandidiasis berperan utama dalam saluran pencernaan.
Etiologi dan patogenesis. Agen penyebab adalah jamur seperti ragi dari genus Candida, yang dianggap paling patogen oleh Candida albicans. Candida banyak terdapat di tanah dan produk makanan, tetapi kebanyakan dari mereka ditemukan pada manusia
ka - mereka menjajah selaput lendir dan kulit. Kandidiasis dicatat pada 52% pasien dengan infeksi HIV, menjadi semacam "tanda sinyal" dari penyakit ini. Ini sering terjadi pada bayi baru lahir ("sariawan" pada selaput lendir). Pada individu sehat, frekuensi pengangkutan pada selaput lendir rongga mulut adalah 50-60%, dan di usus - hingga 50%.
Jamur yang masuk ke tubuh manusia dapat melakukan saprofit dalam waktu lama pada selaput lendir yang dilapisi epitel skuamosa bertingkat, di lapisan permukaan tempat jamur berkembang biak. Ketika kondisi tubuh memburuk, dengan latar belakang terapi hormonal atau antibakteri, disertai disbiosis, jamur menunjukkan efek patogennya. Pada saat yang sama, proses penyebaran berlangsung dalam dua cara - melalui saluran pencernaan atau melalui penyebaran hematogen.
Anatomi patologis. Jamur mengelupas lapisan permukaan epitel dan secara bertahap tumbuh ke submukosa, dan terkadang lebih dalam, pembuluh bertunas. Perubahan makro dan mikroskopis hanya terjadi dengan penetrasi jamur yang dalam. Lapisan keputihan atau kecoklatan muncul pada selaput lendir, sebagian besar mudah dihilangkan. Secara histologis terungkap limfomakrofag sedang dan infiltrasi leukosit. Perubahan yang lebih besar muncul dalam kasus penambahan flora bakteri. Di perut, usus, cacat ulseratif dan infiltrat limfomakrofag terbentuk.
Dengan penyebaran hematogen, fokus metastatik muncul dalam bentuk akumulasi jamur yang berkembang biak tanpa reaksi apa pun. Fokus seperti itu biasanya diamati pada anak-anak yang meninggal pada periode neonatal dini, dan tanpa lesi primer yang jelas. Belakangan, infiltrasi inflamasi dan bahkan sklerosis dapat ditemukan pada fokus metastatik. Lokalisasi fokus metastatik bisa sangat berbeda - di organ dalam, di katup jantung, di selaput otak. Kandidiasis sistemik umum kadang berkembang setelah operasi jantung (prostetik katup, pemeriksaan rongga).
Prognosis kandidiasis menguntungkan, dengan pengecualian kasus sepsis kandida, di mana hasil yang fatal mungkin terjadi.
INFEKSI USUS YANG DISEBABKAN OLEH PROTOSAT
Kolitis protozoa termasuk kolitis yang disebabkan oleh giardia, amuba, dan balantidia. Kolitis protozoa
berbeda karena mereka selalu tinggi di lokalisasi (caecum) dan dalam, dengan bisul jangka panjang yang tidak sembuh dan bekas luka yang kasar. Seiring dengan usus sering terpengaruh organ dalam- hati, limpa, otak.
Infeksi pada saluran pencernaan menunggu setiap orang. Klasifikasi didasarkan pada jenis patogen.
Terlepas dari penyebab yang menyebabkan infeksi pada saluran pencernaan, gejalanya adalah nilai yang berbeda dalam hal diagnostik.
KE manifestasi akut infeksi usus meliputi:
- Sering buang air besar warna berbeda dengan kotoran.
- Kembung. Perut kembung dan sensasi gemuruh atau menggelegak.
- Nyeri perut dengan berbagai tingkat keparahan, kram, menarik, tajam. Pasien mengeluh sakit di bagian bawah atau seluruh perut.
- Mual, mulas, ingin muntah dengan intensitas yang bervariasi.
Infeksi usus memiliki mekanisme penularan fecal-oral. Infeksi - melalui makanan, tangan yang tidak dicuci, saat menggunakan barang-barang rumah tangga biasa dengan pasien atau pembawa.
Dokter penyakit menular atau ahli gastroenterologi tidak akan dapat menentukan jenis infeksi usus pada pasien tertentu berdasarkan keluhan pasien. Ketika pemeriksaan awal pasien dilakukan, diagnosis dugaan dibuat; di masa depan, itu dikonfirmasi atau disangkal oleh studi laboratorium dan klinis.
Untuk memahami klinik pengobatan penyakit menular pada saluran pencernaan, mereka mencari tahu penyakit mana yang merupakan infeksi usus dan mikroorganisme mana yang berfungsi sebagai patogen.
Klasifikasi menyediakan tiga kelompok unit nosologis:
- infeksi bakteri.
- Infeksi virus.
- Keracunan makanan.
Kelompok infeksi usus termasuk patogen yang mempengaruhi sistem pencernaan menyebabkan gejala yang khas. Terungkap proses inflamasi akut, kereta asimtomatik.
Penyakit virus
Jenis dan nama virus penyebab infeksi usus:
- Enterovirus.
- Norovirus.
- Rotavirus dan jenis patogen lainnya.
Patogen ditularkan melalui tangan dan saat makan sayur dan buah yang tidak dicuci. Dapat terinfeksi infeksi virus saat menelan air yang tidak direbus.
Sering ada kasus infeksi akibat kontak dengan pasien dengan infeksi virus, dengan pembawa yang sehat. Orang menjadi terinfeksi dari kerabat atau kenalan yang mengalami infeksi virus usus.
Klinik gastroenteritis virus
Infeksi rotavirus dikenal sebagai flu perut. Dehidrasi parah yang berbahaya, keracunan. Disebarkan oleh orang sakit, pembawa yang sehat. Manifestasi klinis yang pertama berupa infeksi pernafasan catarrhal.
Gejala berkembang penyakit usus. Pasien mulai merasa keroncongan, perut mendidih, kembung. Pada orang dewasa, gambarnya kabur dan tidak terlihat. Bahaya penyakit bagi orang dewasa: mereka tidak menganggapnya penting. Pasien terus memimpin gambar aktif hidup, berfungsi sebagai sumber infeksi.
Bentuk perkembangan enteritis virus
Infeksi virus yang mempengaruhi saluran pencernaan memiliki tiga bentuk aliran utama:
- Pada tahap ringan arus diamati malaise, demam. Kursi tersebut bersifat lembek, frekuensinya hingga 5 kali sehari. Suhu tubuh tidak melebihi angka subfebrile, normal. Infeksi sembuh tanpa intervensi lebih lanjut. Bahaya penyakit: dibawa dengan kakinya, menulari orang sekitar.
- Tingkat keparahan rata-rata infeksi virus usus ditandai dengan kenaikan suhu tubuh anak hingga angka demam. Ada muntah berulang, menyebabkan dehidrasi. Perut pasien membengkak. Kursi menjadi cair, frekuensinya mencapai 15 kali sehari. Pada diare - kotoran darah dan buih, memiliki bau yang menyengat. Pasien merasa rasa haus yang intens. Urin menjadi keruh, gelap. Tanda-tanda dehidrasi umum.
- Dalam bentuk penyakit yang parah, frekuensi buang air besar mencapai 50 kali per ketukan. Dehidrasi parah. Perkembangan syok hipovolemik - gejala dehidrasi dengan penurunan tekanan darah, pulsa benang. Diuresis harian dikurangi menjadi 300 ml. Kulit menjadi lembek, memperoleh warna keabu-abuan. Fitur wajah dipertajam. Aseton ditemukan dalam urin pasien. Dehidrasi dan syok hipovolemik adalah bahaya rotavirus.

Bentuk penyakit yang parah adalah tipikal untuk pasien lanjut usia yang lemah. Fraksi massa bentuk penyakit yang parah tidak melebihi 25% dari jumlah yang terinfeksi. Ada rasa sakit di perut dengan berbagai tingkat keparahan.
Pengobatan infeksi usus virus
Tidak ada obat khusus yang dikembangkan yang dapat menghancurkan patogen infeksi virus usus.
Langkah-langkah ditujukan untuk menghilangkan kaitan dalam patogenesis proses infeksi. Cairan yang hilang diisi kembali dan tanda-tanda keracunan dilawan.
Sebagai terapi simtomatik, pasien menerima obat untuk diare dan muntah. Untuk menghilangkan racun dari usus, sorben usus diresepkan. Sediaan enzimatik digunakan untuk menormalkan fungsi pencernaan yang terganggu akibat infeksi usus. Untuk menghilangkan rasa sakit dan kram di perut - antispasmodik.
Pemulihan volume darah dilakukan dengan mempertimbangkan diuresis harian, denyut nadi, tekanan darah. Kondisi umum diperhitungkan.
Jika dehidrasi dengan rotavirus parah, pasien harus dirawat di rumah sakit di bagian penyakit menular, resusitasi. Di sini dia menerima infus infus. larutan garam dan glukosa.
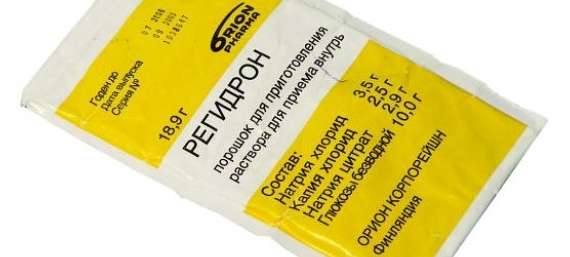
Dalam kasus ringan, dengan infeksi rotavirus, meminum persiapan Regidron efektif. Serbuk yang mengandung campuran garam dilarutkan dalam satu liter air, diminum dalam porsi kecil setiap 10-15 menit. Tidak disarankan untuk meminum lebih dari 2-3 teguk sekaligus, agar tidak memicu serangan muntah. Mengambil obat mengisi kembali jumlah air yang hilang, komponen mineral.
Setelah rotavirus, usus perlu memulihkan mikroflora dan menormalkan fungsinya. Probiotik dan enzim digunakan.
Infeksi bakteri pada sistem pencernaan
Patogen bakteri usus termasuk sekelompok mikroorganisme patogen:
Cara penularan dan cara penularan infeksi bakteri identik dengan infeksi infeksi virus. Tanda-tanda klinis utama yang menjadi ciri penyakit dan prinsip pengobatan dijelaskan secara singkat di bawah ini.
Gambaran klinis
Klinik infeksi bakteri berbeda. Seiring dengan gejala umum yang dijelaskan di atas, infeksi bakteri usus memiliki gejala yang mendasari diagnosis.
Dengan salmonellosis - banyak tinja hijau cair. Ada tanda-tanda keracunan parah dan demam. Penyakit ini harus dirawat di rumah sakit. Riwayat medis harus mencerminkan diagnosis klinis dan temuan laboratorium.
Setiap hari, dokter yang merawat mencatat dinamika kondisi pasien. Informasi tentang kontak pasien dan tentang makanan apa yang dikonsumsi sehari sebelumnya dimasukkan ke dalam riwayat kesehatan. Bentuk ringan dari proses infeksi dirawat di rumah di bawah pengawasan spesialis penyakit menular. Saat berbicara dengan dokter, ingat dan buat daftar produk yang digunakan pasien sehari sebelumnya.
Perjalanan klinis disentri ditandai dengan seringnya buang air besar dengan campuran lendir dan bercak darah. Pada periode akut penyakit, pasien mencatat penggantian feses dengan bagian lendir dan darah. Ini adalah gejala meludah dubur. Penyakit ini termasuk salah satu jenis diare bakteri. Anda dapat dirawat di rumah sakit.
Jika agen penyebabnya adalah Escherichia coli, selain fenomena dispepsia, ada proses inflamasi di area kemih. Seringkali staphylococcus atau E. coli menyebabkan sistitis dan pielonefritis. Alasan berkembangnya penyakit adalah kedekatan usus besar dan kandung kemih.
Tifus yang berbahaya. Pembawa penyakit adalah orang sakit dan pembawa infeksi. Dehidrasi dan keracunan parah disertai dengan risiko pendarahan usus. Ruam muncul di tubuh pasien. Saat dehidrasi, bau aseton terasa dari mulut. Infeksi parah harus dirawat hanya di rumah sakit. Anda perlu berkonsultasi dengan ahli bedah atau resusitasi.
Pada bayi prematur usia dini gangguan usus disebabkan oleh infeksi stafilokokus atau E. coli.
Diagnosis yang andal dibuat dengan kultur bakteriologis. Untuk memilih yang paling pengobatan yang efektif sensitivitas patogen unggulan terhadap obat antibakteri ditentukan. Ini adalah bagaimana informasi tentang sifat pembawa diperoleh.
Pengobatan infeksi usus bakteri
Pasien menjalani diet ringan. Kecualikan makanan pedas, asin, makanan berlemak dari diet, gorengan. Sehat minuman berlimpah dan mengambil sorben usus untuk menghilangkan patogen dari tubuh.
Jika kondisi pasien tidak membaik dalam beberapa hari, konsultasi spesialis diperlukan. Jika kita berbicara tentang kesehatan anak-anak, Anda tidak boleh menunda kunjungan ke dokter - ini mengarah pada perkembangan komplikasi yang tidak dapat diubah. Penyakit ini menular ke orang lain dan orang tua.
Antibiotik diresepkan untuk melawan infeksi bakteri. Dengan bentuk stafilokokus, salah satu obat yang efektif adalah antibiotik Sumamed atau Azitromisin. Bakteriofag stafilokokus yang efektif dan obat dari keluarga antibiotik sefalosporin - "Supraks".
Pada anak-anak, sistitis disebabkan oleh E. coli. Pengobatan sistitis pada remaja dan anak-anak meliputi antibiotik dan turunan nitrofuran, Furazolidone atau Enterofuril.
Perawatan simtomatik meliputi penggantian cairan yang hilang dan obat-obatan untuk nyeri dan kejang. Enzim diresepkan untuk menormalkan proses pencernaan probiotik. "Baktisubtil" dengan infeksi usus memungkinkan Anda memulihkan mikroflora usus alami.
Seorang anak yang sakit ditempatkan di karantina, tidak masuk prasekolah sampai ia berhenti menjadi pembawa virus atau bakteri. Dengan latar belakang pemulihan setelah infeksi rotavirus, pasien melepaskan virus ke lingkungan luar selama 10-15 hari.
Keracunan makanan
Ini adalah penyakit yang tidak berhubungan dengan infeksi usus. Keracunan makanan - konsekuensi masuk ke dalam produk racun mikroorganisme patogen.
Mikroorganisme tidak masuk ke manusia. Ini adalah proses patologis terpisah yang disebabkan oleh pengaruh mikroflora patogen atau patogen kondisional pada produk yang menyebabkan keracunan.
Klinik penyakit ini disebabkan oleh racun mikroorganisme yang terkandung dalam produk berkualitas buruk. Dari infeksi usus, keracunan dibedakan dengan tidak adanya patogen tertentu.
Keracunan makanan tidak disertai demam, dan hasil kultur bakteriologis negatif.
Alergi dan gastritis kronis atau gastroenteritis dapat bertindak sebagai komplikasi dari keracunan makanan. Manifestasi alergi - ruam papular kulit.
Pengobatan penyakit terutama bersifat simtomatik. Pasien diberi resep terapi detoksifikasi dan sorben usus. Enzim pencernaan dan probiotik sangat membantu. Mereka meresepkan "Baktisubtil", "Linex". Jika ada manifestasi yang bersifat alergi, dokter meresepkan antihistamin yang akan mengurangi rasa gatal.
Bagaimana mencegah perkembangan infeksi usus
Anda dapat mencegah perkembangan penyakit usus dengan memperhatikan aturan kebersihan pribadi:
- Cuci tangan setelah menggunakan toilet, datang dari jalan atau tempat umum.
- Jangan gunakan peralatan dan barang rumah tangga yang sama dengan pasien. Jika ada pasien infeksi usus di rumah, piringnya harus didesinfeksi dengan soda dan deterjen.
- Beli produk hanya jika mereka lulus kontrol kualitas, dan penjual memiliki izin.
- Jangan makan buah dan sayuran yang busuk, dan cuci yang baik sampai bersih sebelum dimakan.
- Minumlah air yang disaring atau direbus; hindari minum air mentah dari sumur atau perairan terbuka.
Patuhi waktu penyimpanan produk yang mudah rusak- daging, susu, telur, dll. Dianjurkan untuk mencuci buah dan sayuran sampai bersih, meskipun sudah dikupas. Jangan mencoba buah-buahan di pasaran dengan tangan yang tidak dicuci dan jangan membeli labu potong.
Setelah menemukan tanda-tanda infeksi usus yang baru terjadi pada diri Anda atau anak Anda, segera cari bantuan dari dokter spesialis.
Infeksi usus akut (AII) mengacu pada penyakit di mana suhu tubuh seseorang naik dan saluran pencernaan tidak berfungsi.
Ada banyak agen penyebab infeksi, serta alasan mengapa mereka menembus tubuh manusia, yang paling umum adalah makan dengan tangan kotor.
Jenis penyakit ini sangat sulit bagi anak kecil dan orang tua.
Juga dalam praktik medis, tidak jarang kasus infeksi usus menyebabkan komplikasi serius pada orang muda.
Pengobatan penyakit ini tidak lengkap tanpa obat dan diet.
Penyebab infeksi usus
Menurut WHO, setiap tahun infeksi usus akut menyebabkan kematian yang tinggi di antara orang-orang dari berbagai usia.
Agen penyebab infeksi usus menyebar melalui komunikasi orang yang sehat dan terinfeksi.
Pada saat yang sama, orang yang terinfeksi segera menjadi berbahaya bagi lingkungannya dan menjadi ancaman sampai sembuh.
Meskipun demikian, sampai para ilmuwan melakukan penelitian yang membuktikan bahwa bahkan ketika pulih dari infeksi usus, bakteri berbahaya tidak berhenti keluar dari tubuh.
Alasannya terletak pada perubahan patologis yang terjadi di saluran pencernaan selama periode penyakit.
Berapa lama setelah sembuh seseorang masih bisa menyebarkan infeksi usus, pemeriksaan bakteriologis memungkinkan Anda untuk mengetahuinya.
Bentuk infeksi usus yang ringan atau terhapus adalah alasan lain untuk penyebaran penyakit yang tidak terkendali.
DI DALAM kasus ini kita sedang berbicara tentang orang-orang yang menjadi pembawa penyakit ringan. Karena mereka tidak mencari pertolongan medis, mereka tidak didiagnosis.
Terus berada di masyarakat, mereka tanpa sadar menyebar bakteri berbahaya Faktor ini berlaku untuk orang dewasa dan anak-anak.
Tidak seperti orang dewasa, anak kecil tidak dapat menjaga kebersihan dengan baik saat mereka sakit. bentuk ringan infeksi usus, memindahkan bakteri ke benda yang disentuh.
Karena kesalahan orang dewasa, infeksi usus mudah ditularkan hanya kepada anak yang lahir - ini berlaku tidak hanya untuk komunikasi nenek atau kakek dengan bayi, tetapi juga untuk komunikasi ibu dengan anak.
Karena alasan inilah setiap orang harus mematuhi aturan kebersihan pertama.
Seringkali seseorang terinfeksi infeksi usus dari hewan, di antara infeksi semacam itu perlu disoroti salmonellosis, yang pembawanya paling sering adalah kucing dan anjing. Burung juga bisa membawa salmonella.
Infeksi usus bisa tunggal atau epidemik.
Sebagai aturan, peningkatan tajam dalam jumlah penyakit usus diamati di musim panas dan musim gugur, tetapi di musim dingin virus diare membuat dirinya terasa.
Seperti disebutkan di atas, alasan utama penyebaran patogen adalah makan dengan tangan kotor, serta makan buah dan sayur yang kotor.
Alasan mengapa bakteri patogen dapat hidup dan berkembang di luar tubuh terletak pada kondisi yang tepat. Biasanya, mereka tercipta karena panas dan kelembapan tinggi.
Produk paling berbahaya dalam hal ini dapat dianggap sebagai produk yang disimpan dalam waktu lama bukan di lemari es, misalnya keju cottage, ikan, atau daging.
Terutama dengan cepat produk-produk tersebut memburuk dalam panas, ketika lalat menularkan infeksi kepada mereka.
Mikroorganisme infeksi usus memulai perkembangannya segera setelah memasuki saluran pencernaan.
Gejala infeksi memanifestasikan dirinya secara berbeda pada orang dewasa dan anak-anak, biasanya tanda-tanda utama penyakit usus sudah terlihat 12 jam setelah infeksi.
Berapa lama periode laten penyakit ini bertahan? Tidak lebih dari 12 hari.
Tanda-tanda utama infeksi AII
Gejala infeksi usus pada orang dewasa dan anak-anak mungkin berbeda, yang tidak hanya bergantung pada kemampuan tubuh untuk melawan bakteri patogen, tetapi juga pada jenis patogennya.
Namun ada gejala umum untuk semua jenis infeksi usus, yang dapat digunakan untuk menilai penyebab penyakit manusia.
Faktor ini berlaku untuk orang dewasa dan anak-anak. Biasanya, gejala pertama infeksi usus muncul pada seseorang yang merasa tidak enak badan, lemas, kurang nafsu makan, dan perut tidak nyaman.
Tanda-tanda bahwa bakteri berbahaya mulai bertindak merugikan saluran pencernaan, dapat muncul hanya setelah berakhirnya masa inkubasi, yang berlangsung sekitar dua hari.
Setelah itu, gejala berikut mulai menunjukkan adanya mikroflora patogen di usus:
- peningkatan suhu tubuh menjadi 37 - 37,5 derajat;
- pelanggaran tinja (diare);
- menggigil dan peningkatan keringat;
- mual dan muntah;
- kemungkinan kehilangan kesadaran.
Gejala serupa menunjukkan bahwa peningkatan pelepasan racun telah terjadi di dalam tubuh karena kesalahan bakteri patogen.
Karena muntah dan diare yang terus-menerus, tubuh manusia mengalami dehidrasi dengan cepat, yang kemudian memanifestasikan dirinya sebagai patologi ginjal atau kardiovaskular.
Hal terburuk adalah infeksi usus yang tidak diobati seringkali menyebabkan kematian pasien dewasa dan anak-anak.
Untuk semua infeksi usus, ada dua jenis sindrom yang khas: sindrom toksik yang bersifat menular dan sindrom gastritis.
Yang pertama dimanifestasikan suhu tinggi tubuh - dalam hal ini kita berbicara tentang suhu subfebrile (dari 37 derajat ke atas) dan demam sedang (38 - 39 derajat).
Meskipun dengan penyakit menular seperti kolera, pasien mungkin tidak memiliki suhu sama sekali, gejala seperti itu juga merupakan ciri gangguan usus setelah makan makanan berkualitas rendah.
Dalam hal ini, suhu paling sering disertai dengan kelemahan, pingsan, dan nyeri sendi.
Infeksi usus dapat memiliki gejala yang mirip dengan tanda radang usus kecil, dinding lambung, sindrom gangguan pencernaan, dan kolitis.
Misalnya, jika seorang pasien diduga mengalami gangguan pencernaan, maka sebenarnya gejala tersebut dapat mengindikasikan bahwa bakteri berbentuk batang dari genus Salmonella telah menetap di ususnya.

Jika dicurigai adanya kolitis, disentri dapat berkembang di usus, dan jika terjadi enteritis, sindrom kolera dapat berkembang. Gejala gastritis mirip dengan keracunan makanan dan penyakit usus virus.
Karena alasan inilah saat meresepkan pengobatan untuk infeksi usus, dokter tidak pernah hanya fokus pada gejala yang ada, tetapi melakukan pemeriksaan usus secara menyeluruh.
Diagnosis sebelum waktunya dan pengobatan yang salah dari patologi yang tidak ada dapat menyebabkan komplikasi serius.
Diantaranya adalah dehidrasi fulminan dengan akibat fatal, syok infeksi-toksik, pneumonia, dan gagal ginjal akut.
Tes apa yang diberikan?
Jika dicurigai adanya infeksi usus akut, pasien harus mengambil feses untuk dianalisis, yang akan dengan cepat menentukan genus agen infeksius, yang mungkin berasal dari bakteri atau virus.
Infeksi bakteri yang umum termasuk disentri dan salmonellosis. Penyakit pertama disebabkan oleh bakteri Shigella, yang kedua oleh bakteri Salmonella.
Dalam kedua kasus tersebut, infeksi dapat masuk ke dalam tubuh karena kebersihan yang buruk atau setelah makan buah dan sayuran yang tidak dicuci.
Infeksi yang berasal dari virus termasuk enterovirus dan rotavirus, yang dapat ditularkan ketika orang berkomunikasi melalui air liur saat bersin atau batuk, serta melalui tangan yang kotor dan makanan yang tidak dicuci.
Penularan infeksi virus melalui udara dijelaskan oleh fakta bahwa selama periode infeksi, perubahan patologis tidak hanya memengaruhi saluran pencernaan, tetapi juga saluran pernapasan bagian atas.
Untuk menentukan jenis infeksi usus akan memungkinkan analisis tinja secara mikroskopis. Proses laboratorium melibatkan penaburan bahan biologis pada kelompok usus dan media nutrisi.
Sebelum disemai, analisis menjalani pemeriksaan mikroskopis, di mana agen infeksi terdeteksi, tetapi karena mungkin tidak ada di tinja, hasil penelitian tidak selalu positif.
Kemudian analisis media nutrisi diperiksa, karena bakteri berkembang biak dengan cepat dan membentuk koloni.
Untuk mengidentifikasi agen penyebab infeksi secara akurat, setelah bakteri terbentuk di koloni, analisis dilakukan pemeriksaan mikroskopis berulang.
Jika bakteri Shigella atau Salmonella ditemukan pada feses selama pemeriksaan, maka masuk tanpa kegagalan pengujian sensitivitas terhadap berbagai antibiotik.
Juga, infeksi pada saluran pencernaan dapat ditentukan dengan menggunakan metode reaksi berantai polimerase (PCR).
Metode ini didasarkan pada deteksi fragmen DNA mikroskopis dari agen infeksius di dalam tinja.
Perbedaan penelitian ini dengan penelitian sebelumnya adalah dapat bersifat kuantitatif.
Dengan kata lain, analisis feses yang diberikan oleh pasien tidak hanya memungkinkan untuk mengidentifikasi patogen, tetapi juga jumlahnya di lingkungan biologis.
Selain feses, untuk menentukan dan mengidentifikasi agen penyebab infeksi usus akut, pasien dikirim untuk mendonor darah untuk dianalisis.
Dalam hal ini, studi serologis digunakan, yang memungkinkan untuk mendeteksi tingkat antibodi terhadap agen infeksius.
Tes darah harus dilakukan jika analisis mikrobiologi tinja menunjukkan hasil negatif.
Sebagai metode konfirmasi, analisis serologis juga digunakan ketika pasien infeksi terlambat mencari pengobatan.
Metode pengobatan penyakit infeksi usus
Apa dan bagaimana cara mengobati infeksi usus, hanya dokter yang dapat merekomendasikan dengan benar, selain itu, Anda tidak boleh melakukan pengobatan sendiri di rumah, karena komplikasi serius dapat dipicu.
Sehubungan dengan dehidrasi akut pada organisme yang sakit, baik anak-anak maupun orang dewasa harus segera dirawat di rumah sakit.
Sangat penting bahwa dalam kasus infeksi usus akut, pengaturan tepat waktu dibuat untuk pasien. modus yang benar dan rencana pengobatan.
Istirahat di tempat tidur diatur selama demam, dengan melemahnya penyakit - istirahat semi-tidur.
Pengobatan infeksi usus pada periode akut melibatkan diet.
Dalam hal ini, pasien berguna lemah kaldu daging, sup berlendir, ikan kukus atau roti daging rendah lemak.
Makanan tidak boleh mengandung gandum hitam dan segar roti putih, sebaliknya, pasien hanya diperbolehkan basi roti gandum atau kerupuk.
Produk susu, rempah-rempah, makanan asap, berlemak, dan gorengan tidak termasuk dalam menu. Meja bersama setelah infeksi usus, disarankan untuk melakukannya hanya setelah 3-4 minggu.
Perawatan obat untuk infeksi usus melibatkan terapi rehidrasi, yang dilakukan dalam dua tahap, yang memungkinkan untuk mengisi kembali kehilangan cairan dan menyembuhkan tubuh dari keracunan:
- menghilangkan gejala dehidrasi.
- penggantian kerugian saat ini.
Jika tidak ada muntah selama infeksi usus, maka pasien dapat meminum cairan seperti biasa, melalui mulut, selain itu, ia perlu melakukan injeksi larutan khusus secara intravena.
Tetapi pertama-tama, untuk mengganti kerugian, Anda perlu menghitung volume rehidrasi oral dengan benar.
Jadi, dengan dehidrasi tingkat pertama pada tubuh, pengobatan rawat jalan menyediakan asupan cairan 1 kg berat dalam volume 30-50 ml.
Cairannya harus hangat - agar cepat diserap oleh perut.
Pasien harus minum dalam porsi kecil, setiap 5 sampai 10 menit. Regidron atau Enterodes digunakan sebagai cairan terapi.
Jika penggantian cairan intravena diresepkan untuk pengobatan infeksi usus, maka proses tersebut dilakukan di bawah pengawasan dokter di rumah sakit.
Tahap kedua pengobatan pasien dengan infeksi usus meliputi koreksi gangguan fungsi saluran pencernaan dan terapi pasca-sindrom, yang diresepkan: obat melawan diare, pengobatan dengan probiotik dan antiseptik.
Enzim pencernaan dan antibiotik untuk infeksi usus hanya diresepkan oleh dokter.
Pengisian kembali cairan yang hilang oleh tubuh yang sakit dianjurkan segera setelah tanda pertama penyakit menular muncul.
Obat antiseptik dan antibakteri tidak diresepkan untuk pengobatan infeksi virus, tetapi masih dapat diresepkan oleh dokter sebelum diagnosis dipastikan.
Probiotik harus diresepkan oleh dokter pada hari ketiga pengobatan antibiotik - karena itu, mikroflora usus dapat dipulihkan setelah infeksi.
Obat tradisional melawan OKI
Banyak resep telah datang sejak zaman kuno, yang penggunaannya memungkinkan Anda untuk menyingkirkan berbagai penyakit di rumah, termasuk infeksi usus.
Di bawah ini hanya beberapa yang populer infus herbal dan ramuan.
- Giling akar calamus (30 g) dan tuangkan 1 liter panas air mendidih, didihkan dengan api kecil selama 15 menit, saring setelah dingin. Ambil untuk pengobatan infeksi usus, 125 ml, 5-6 kali sehari. Rebusan dari kulit kayu ek siapkan dan minum melawan infeksi dengan cara yang sama seperti rebusan akar calamus;
- Akar marshmallow membantu menyembuhkan usus dari infeksi dengan cepat. Untuk tujuan ini, ambil 10 g akar yang dihancurkan, tuangkan 1 liter air mendidih, nyalakan api lambat dan didihkan selama sekitar 5 - 7 menit, kemudian tambahkan 1 g komprei obat ke dalam komposisi dan biarkan hangat selama sekitar setengah jam. jam. menerima produk obat setelah infus dan tegang: 4 kali sehari, 200 ml;
- Cudweed rawa membantu meredakan nyeri di usus, menenangkan selaput lendir lambung, dan menghentikan diare. Untuk menyiapkannya, ambil 1 sdm. l. bumbu, dikukus dengan segelas air mendidih, biarkan diseduh selama dua jam. Diminum hangat, 150 ml setelah disaring, 30 menit sebelum makan. Anda dapat meningkatkan efektivitas infus jika diminum bersamaan dengan rebusan akar sianosis biru. Satu sendok makan akar tanaman dihancurkan, direbus dengan api kecil dalam segelas air mendidih, disaring. Ambil 1 sdm. l. setelah makan, minimal 4 kali sehari, sebelum tidur, diperlukan pengobatan;
- Untuk pengobatan infeksi usus, Anda bisa menyeduh dan meresap jamu dalam termos. Mereka mengambil satu liter termos, memasukkan 20 g cinquefoil ke dalamnya, menuangkan air mendidih ke atasnya dan membiarkannya selama satu jam. Ambil infus 3 kali sehari selama 0,5 sdm. Dalam termos, dengan cara yang sama, Anda dapat meminta koleksi untuk pengobatan infeksi usus pada lungwort (40 g) dan tansy (20 g), tetapi Anda harus menahan obat tersebut setidaknya selama enam jam;
- St John's wort membantu mengatasi infeksi usus. Rebusan obat masak menurut resep berikutnya: 1 sendok teh. l. bumbu cincang dikukus dengan 200 ml air mendidih, kemudian komposisinya direbus dalam bak air selama setengah jam. Saring, cairan yang menguap diganti dengan air matang. Rebusan dapat disimpan di lemari es. Minumlah setiap hari sebelum makan selama 1/3 sdm.
Seperti disebutkan di atas, pengobatan infeksi usus tidak akan lengkap jika tidak disertai dengan diet khusus dan penggunaan obat-obatan pencegah dehidrasi pada tubuh yang sakit.
















